みなさん、こんにちは。
最新の厚生労働白書よりも大事かもしれない白書その2からの続きです。
キーワードは「制度間の調整」「制度の統合」「給付水準の適正化」です。
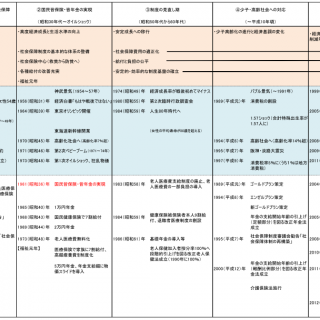
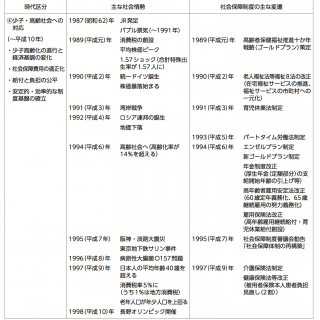
制度の見直し期(昭和50年代から60年代)
オイルショックと社会保障の見直し
医療保険、年金制度等の大幅な給付改善が行われ、「福祉元年」と呼ばれた1973(昭和48)年秋に安価な石油に依存してきた経済社会に大きな転換を促す第1次オイルショック(石油危機)が勃発した。石油価格の高騰は「狂乱物価」と呼ばれたインフレをもたらし、企業収益を圧迫した。
高度経済成長の時代は第1次オイルショックをもって終わりを告げ、安定成長の時代に突入した。同年度の実質経済成長率は、戦後初めてのマイナス(マイナス0.2%)を記録した。
社会保障制度では、医療保険の診療報酬、生活保護制度の生活扶助費などについてインフレに給付水準を対応させていくために、1974(昭和49)年度の診療報酬改定では36%の引上げ、生活扶助基準では20%引上げ等の高率の改定が行われた。
また、年金については、既に述べたとおりオイルショックに対応した給付改定が行われた。
その結果、これらの財源となる社会保障関係費が急増した。
一方、大阪で日本万国博覧会が開催された1970(昭和45)年に日本は高齢化社会の仲間入りを果たしたが、1955年頃まで横ばいで推移していた高齢化率は、この年を境に上昇に転じた。
また、世帯構成比率をみると、3世帯同居を含む「その他世帯」が2割を下回ったのもこの年であった。さらに、1970年代以降、専業主婦の割合が低下し、代わって共働き世帯が増加した。
こうした高齢化の進展や世帯構造の変化等に伴い、家庭が担っていた扶養能力の低下がますます顕著となり、社会保障需要は一層増大する形となった。
このような社会保障需要の拡大にもかかわらず、経済不況により税収の伸びは鈍化し、一方で内需拡大のための経済対策が必要になり、財政支出が大幅に拡大された。
そのため、1975(昭和50)年度補正予算において初めて特例公債が発行されることとなった。その後、財政赤字が拡大し、第2次オイルショックが勃発する年である1979(昭和54)年度予算では、国債依存度が約40%と過去最高となった。
1980(昭和55)年になると、「増税なき財政再建」を掲げた第2次臨時行政調査会(第二臨調)が設置され、行財政改革の検討が鋭意進められた。
同調査会の答申等に基づき、歳出の削減・合理化が進められた。行政機構や補助金の見直し、国鉄等の3公社の民営化等とともに、1982(昭和57)年度予算では「ゼロ・シーリング」、1983(昭和58)年度予算では「マイナス・シーリング」が採用されるなど、社会保障関係予算についても厳しい歳出抑制が図られた。
このため「福祉元年」で充実が図られた医療保険、年金制度や老人医療費支給制度などの見直しも進められることになった。
特に、第1次産業や自営業者が減少するという産業構造の変化等を受けた国民健康保険や国民年金の取扱いをめぐり、日本の社会保障は、制度間調整の時代を迎えることとなった。
1973年の第1次オイルショック(石油危機)以降、高度成長型経済から安定成長型経済への移行に伴って、雇用失業情勢にも困難な事態が生じることが予想され、労働者の雇用の安定と失業の予防を図ることが重要な課題となった。
このため、1974(昭和49)年に雇用の質的改善に積極的に応えられる機能を持った失業保険制度に代わる雇用保険法が制定され、失業給付が見直された。
また、翌1975(昭和50)年には雇用調整給付金(1981年から雇用調整助成金)が創設され、景気の変動・産業構造の変動に対応し雇用の維持に重点を置いた雇用対策が講じられた。
老人保健制度の創設、医療保険制度の大改正
(老人保健制度の創設)
1973(昭和48)年1月に実施された老人医療費支給制度により、従前と比べて高齢者は医療機関にかかりやすくなり、老人医療費が急増することとなった。
また、年齢階級別に受療率をみると、1960(昭和35)年当時、65歳以上の者の受療率は現役世代のそれを下回っていたが、その後現役世代を大きく上回るようになった。
また、70歳以上の者の受療率は、1970(昭和45)年から1975(昭和50)年までの5年間で約1.7倍に上昇した。
このため、同制度については、高齢者の健康に対する自覚を弱め行き過ぎた受診を招き、その結果、高齢者人口の増加と相まって老人医療費の急増を招いているとして、病院の待合室に高齢者がつめかける「病院のサロン化」や「過剰受診・過剰診療」などの問題が指摘されるようになった。
また、高齢者福祉施設が量的に不十分であったことや世間体を気にして老人ホームへの入所を避ける層の存在から、病院に入院する高齢者の患者が増加し、いわゆる「老人病院」の増加や、必ずしも入院治療を要しないが、寝たきり等の事情で入院を継続するという「社会的入院」の現象が現れ始めた。
また、被用者人口の増大や人口の都市集中などにより、国民皆保険実現当時に半数弱を占めていた農家等の家族従業者や自営業主が減少し、一方で被用者保険の加入者が退職後に国民健康保険に移行したため、国民健康保険は高齢者の加入率が被用者保険に比べて高くなっていた。
そこへ老人医療費急増の直撃を受けて国民健康保険の財政状況は非常に厳しくなった。
さらに、日本人の疾病構造が、高血圧、脳血管疾患、心臓病などの生活習慣病中心に変化してきている中で、高齢者の健康という観点からは、壮年期からの生活習慣病の予防や早期発見のための対策が重要であった。
このような老人医療に関わる様々な問題に対応するため、1982(昭和57)年8月に「老人保健法」 が制定され、翌年2月から施行された。
老人保健法は、①老人医療費支給制度を廃止し、高齢者にも一部負担を求めることとしたこと、②老人医療費に要する費用について国、地方公共団体が3割(国20%、都道府県5%、市町村5%)を負担し、各保険者が7割を拠出することにより全国民が公平に負担することとし、国民健康保険財政の救済策を講じたこと、③疾病予防や健康づくりを含む総合的な老人保健医療対策を盛り込むことなど、負担の公平、健康への自覚や適正な受診を促すという趣旨の法律であった。
これにより、老人福祉法に基づく老人医療費支給制度は、1983(昭和58)年1月をもって終了した。
(老人保健制度における老人加入者按分率の拡大)
老人保健制度創設の主な目的の一つは、国民健康保険財政の負担軽減であった。
そのため、老人保健制度は各医療保険者の共同事業として構成され、各保険者からの拠出金については加入者調整率、すなわちどの保険者も老人加入率が全国平均並みであったとすれば、どのくらいの医療費を負担することになるかという要素を取り入れて拠出額を計算することとしていた。
当初は実際にかかった老人医療費の額に応じて算定される医療費按分(医療費按分率)に係る部分と加入者数に応じて算定される加入者按分(加入者按分率)に係る部分は2分の1ずつであったが、1986(昭和61)年の老人保健法改正により、加入者按分率は100%となった。
老人一人当たりの医療費が保険者によって異なるのに全部を加入者按分してしまうのは、保険者の経営努力を考慮しないものであり、負担の公平に反するとの批判があったが、按分率拡大の背景には、なおも厳しい財政状況に苦しむ国民健康保険の負担軽減の必要性があった。
(被保険者本人1割負担の導入・退職者医療制度の導入)
経済成長が鈍化する一方で、医療費は経済成長率や国民所得の伸びを上回る形で増加傾向を示し、医療費と国民の負担能力との間のかい離が拡大するおそれが生じた。
このため、1984(昭和59)年に健康保険法が改正され、サラリーマンである被保険者本人に1割の自己負担を求めることとなった。
また、サラリーマンが定年退職し、医療の必要が大きくなった時期に給付率が低下するという問題を解決し、生涯を通じてサラリーマンの給付と負担の公平を確保するため、「退職者医療制度」が創設された。

現行の「前期高齢者に係る医療費の制度間調整」のルーツです。
退職者医療制度は、①退職して厚生年金や共済組合などの老齢年金、退職年金等を受給している国民健康保険の被保険者を対象として、従来、本人、家族ともに7割給付であったものを、老人保健制度が適用されるまでの間、本人には8割給付、家族には入院について8割給付(外来は7割給付)を行うこと、②退職者の医療費は退職者本人が支払う保険料に加え、被用者保険各制度からの拠出金でまかなうことをその内容とした。
すなわち、退職者医療制度は、現役サラリーマンと事業主の保険料を主な財源として退職者等の医療費をカバーし、これによって退職後給付率が大幅に低下することを緩和するとともに、国民健康保険の他の加入者の負担を軽減することを意図した。
併せて、老人保健制度や退職者医療制度の導入により、国民健康保険の財政負担が軽減されることを踏まえ、国庫負担割合の見直しが行われた。
しかしながら、国民健康保険財政は再び窮迫し、前述の老人保健制度における加入者按分率の引上げにつながった。
(特定療養費制度の創設)
1984(昭和59)年の健康保険法の改正において、新しい医療技術の出現や患者のニーズの多様化に適切に対応すべく特定療養費制度が導入された。

現行の「保険外併用療養費」のルーツです。
特定療養費制度は、高度先進医療や特別の療養環境の提供について、一定のルールの下で保険診療と保険外診療との併用を認める制度であった。
その内容は、①高度で先進的な医療技術の技術料相当部分に係る費用や、②いわゆる差額ベッド代や予約診療など特に定められたサービスのほか、一定の歯科材料に係る費用について自己負担としつつ、入院・検査費用などの本来保険給付の対象となる基礎的部分について、療養費の給付を行うというものであった。
(老人保健施設の創設)
1982年に制定された老人保健法の目的の一つに、「社会的入院の解消」があった。当時、高齢者に必要のない医療を行って医療費をかせぐ老人病院の存在が医療保険財政の観点からも問題とされ、そのような病院が出現した背景に「社会的入院」があるとされた。
そのため、昭和58年診療報酬改定時には、診療報酬を入院期間の長さに応じて逓減させる仕組みを強化した。
その後、1986(昭和61)年の老人保健法改正では、加入者按分率を100%に引上げるとともに老人保健施設が創設された。
同施設は、病院におけるケアが必ずしも要介護老人の多様なニーズに十分対応していない面があったという反省から、病状が安定して病院での入院治療よりも、リハビリテーションや看護、介護に重点を置いたケアを必要とする老人を対象に、必要な医療ケアと生活の実態に即した日常生活サービスを併せて提供するとともに、要介護老人の心身の自立を支援し、家庭への復帰を目指すものであった。
老人保健施設は、医療施設と福祉施設及び医療施設と家庭、それぞれの中間的性格を有することから「中間施設」として構想され、制度化に当たって老人保健施設という名称となった。
また、 同施設におけるサービスについては、老人保健制度から給付を行い、一方、在宅で生活する者とのバランスから、食事や個人の選択に係るサービスについては、利用者負担とされた。
医療提供体制の見直しと「医療計画」の策定
いわゆる一県一医大構想等に基づき、医師の養成が図られた結果、1984(昭和59)年には、医師の総数が約18万人、人口10万人当たり150.6人と、1985(昭和60)年までに150人という目標を達成し、将来は逆に医師の過剰が憂慮されるに至った。
高齢となった医師の引退を見込んでも、年に約6千人の医師が増え、当時の推計では既に医師が過剰で定年制などを実施している西ドイツ(当時)の水準(人口10万人当たり232人)に近づくと予測された。また、歯科医師の数も、1984(昭和59)年に人口10万対52.5人で1985年を待たずに目標を上回っており、このまま推移すれば年に約2,500人の増加が見込まれた。
このようなことから、厚生省に設置された「将来の医師需給に関する検討委員会」及び「将来の歯科医師需給に関する検討委員会」は、1986(昭和61)年3月、1995を目途に医師及び歯科医師の新規参入を、医師については10%、歯科医師は20%削減することが至当との意見をまとめ、それ以降大学の医・歯学部の定員削減が進められることとなった。
一方、医療供給体制は、人口増に加え、国民の所得水準の向上、医療保険制度の充実等による医療需要の著しい増嵩に伴って、医療施設の整備及び医師等医療従事者の確保が促進された。この結果、医療供給体制は量的には相当程度整備された。昭和50年代後半に入ると、医療機関の地域的偏在等の問題が指摘され、地域によっては病院病床が必要以上に存在したり、各医療施設の医療機能の分担も不明確であった。
そこで、1985年には医療法が改正され、都道府県が地域の実情に応じて定めた「医療計画」に沿って、二次医療圏 *12 単位で必要病床数を設定し、それを上回る病床数が存在する病床過剰地域においては都道府県知事に病院の開設等について勧告を行う権限を与えることにより、自由開業医制に一定の制約が課されることとなった。病院病床数は、同法改正施行前のいわゆる「駆け込み増床」等により1990年にかけて増加傾向が続いたが、その後はほぼ横ばいに転じている。
基礎年金の創設
(基礎年金の創設)
公的年金制度は大きく3種7制度に分立して存在した結果、給付と負担の両面で制度間の格差などが生じるとともに、産業構造の変化等によって、特に農民、自営業者等を被保険者とする国民年金の財政基盤が不安定になるという問題が生じていた。
また、制度間の格差については、年金の官民格差問題も指摘されていた。
このため、国民年金法が1985(昭和60)年に改正され、国民年金は全国民を対象とする基礎年金制度に改められ、厚生年金や共済年金等の被用者年金は基礎年金に上乗せする2階部分の報酬比例年金として再編成された。
この結果、基礎年金の部分については、給付の面でも負担の面でもすべて同じ条件で扱われることになり、制度間の整合性と公平性が確保された。
また、基礎年金の費用は、税財源による国庫負担と各制度が加入者の頭割りで持ち寄る拠出金により、全国民が公平に負担することになり、制度の基盤の安定が図られた。
(年金給付水準の適正化)
基礎年金の導入と合わせて、将来に向けての年金給付水準の適正化も図られた。
1986(昭和61)年の改正法施行時の標準的な年金額については、加入期間が32年、男子の平均標準報酬月額が25万4,000円として月額17万3,100円となり、これは平均標準報酬の68%であった。
しかしながら、平均加入期間が40年になると、標準的な年金額は21万1,100円となり、これは男子の平均標準報酬月額の83%にも達することが明らかとなった。また、厚生年金の保険料率も38.8%と現在の4倍近い率となることが分かった。
このため、厚生年金の年金額の算定方法を改め、定額部分の単価を2,400円から1,250円に、報酬比例の乗率を1000分の10から1000分の7.5に徐々に逓減させ、加入期間が40年になっても給付水準がこれまでとほぼ同額の月額17万6,200円、平均標準報酬に対して69%にとどまるようにされた。
これによってピーク時の最終保険料率も30%以下の28.9%にとどまることとなった。
国民年金の1か月当たりの単価も2,000円から1,250円に徐々に引下げ、ピーク時の保険料の月額は1万9,500円から1万3,000円にとどまることとなった。
こうして日本の年金政策は、前述の基礎年金創設と併せ、制度の分立と給付の拡大から、制度の統合と給付水準の適正化へ大きく方向転換されることとなった。
(専業主婦の基礎年金)
1985年の国民年金法改正では、民間サラリーマン等の妻(専業主婦)にも自分名義の基礎年金を保障した。
それまでの制度では、専業主婦は夫の被用者年金(配偶者加給年金等)で保障することとされ、また、国民年金に任意で加入することができた。
しかし、国民年金に任意加入しない妻が離婚したり、障害者になった場合には年金が受給できないという問題や任意加入した、しないによって世帯としての年金額の水準に差が生じるという問題があった。
このような問題を解決するため、専業主婦も国民年金に加入を義務づけ(第3号被保険者) 、加入者一人一人に自分名義の基礎年金を支給することとした。
また、その保険料負担については専業主婦には通常、独自の所得がないことから、医療保険同様、個別に負担することは求めず、夫の加入する被用者年金制度で負担することとした。
(障害基礎年金制度の創設)
基礎年金の導入とともに、国民年金に加入する20歳前に障害者となった者にも障害福祉年金でなく障害基礎年金が支給され、国民年金に加入した後に障害となった場合には、3分の1以上の期間の保険料の滞納がない限り、障害基礎年金が支給されるなど、障害者に対する給付が大幅に改善された。
また、年金とは別に、20歳以上で精神又は身体の重度の障害により日常生活において常時特別の介護が必要な在宅の障害者には、月額2万円の特別障害者手当も支給されることになった。
このように障害者に対する給付が大幅に改善されたのは、1981(昭和56)年の「国際障害者年」を契機に、社会が連帯して障害者が自立できる基盤を形成し、所得保障をはじめ障害者に対する総合対策を進めるべきであるという認識が高まったことも背景にあった。
(船員保険の厚生年金への統合)
年金制度が長期にわたり安定して運営されるためには、制度の基盤となる集団が長期的に安定していることが必要だが、職域保険の1つであり船員を対象とした日本唯一の総合保険である船員保険制度については、被保険者の減少や著しい高齢化等により年金財政が悪化し、船員保険集団のみでは制度の存続が困難な事態に陥った。
このため、基礎年金導入を契機として、船員保険の職務外年金部門は厚生年金と完全に統合され、負担の面で若干の違いが残ったものの、船員保険の給付は2階部分まで給付体系、給付水準、支給開始年齢などが厚生年金とほぼ同じとなった。
以上です。
最新の厚生労働白書よりも大事かもしれない白書-その4に続きます。
執筆/資格の大原 社会保険労務士講座
 金沢 博憲
金沢 博憲 「時間の達人シリーズ社労士24」「経験者合格コース」を担当致しております。
是非Twitterのフォローお願いいたします!
Follow @Sharoushi24